Parodontitis: Die Volkskrankheit und ihre Folgen
Parodontitis - eine häufige Erkrankung des Zahnhalteapparats, die oft unterschätzt wird und doch so schwerwiegende Folgen haben kann. Fast jeder von uns hat schon einmal von Parodontitis gehört, aber was verbirgt sich eigentlich genau hinter diesem Begriff? Wie entsteht die Erkrankung und welche Symptome sollten wir ernst nehmen?
Und vor allem: Was können wir tun, um Parodontitis zu vermeiden oder erfolgreich zu behandeln? In diesem Artikel werden wir uns mit diesen und weiteren Fragen rund um das Thema Parodontitis auseinandersetzen und einen umfassenden Überblick über Ursachen, Symptome und Therapie dieser Erkrankung geben.
Die Definition von Parodontitis
Parodontitis ist eine chronische, bakteriell bedingte Entzündung des Zahnhalteapparates, die zum Abbau von Knochen und Bindegewebe führt und im Endstadium zum Zahnverlust führen kann. Die Erkrankung entsteht durch das Vorhandensein von Bakterien in der Mundhöhle, welche sich auf den Zähnen ablagern und nicht vollständig entfernt werden. Diese Bakterien können dann in das umliegende Gewebe eindringen und eine Entzündungsreaktion auslösen, die unbehandelt zur Destruktion des Zahnhalteapparates führt. Wie die Zahnarztpraxis Dr. Rein & Kollegen erklärt, kann eine Parodontitis sogar auf die Allgemeingesundheit einen negativen Einfluss haben und Herz-Kreislauf-Erkrankungen begünstigen, das Risiko für eine Frühgeburt erhöhen sowie die Einstellung von Diabetes erschweren.
Die Bedeutung von Parodontitis als Volkskrankheit
Parodontitis ist eine weit verbreitete Volkskrankheit, die in vielen Fällen unterschätzt wird. Die Erkrankung betrifft einen Großteil der Bevölkerung und kann bei mangelnder Vorsorge und fehlender Behandlung ernsthafte Folgen haben.
Die Bedeutung von Parodontitis als Volkskrankheit zeigt sich nicht nur in der hohen Anzahl an Betroffenen, sondern auch in den gesundheitlichen Auswirkungen, die mit der Erkrankung einhergehen können. Unbehandelt führt Parodontitis zu einer Entzündung des Zahnhalteapparats, die sich auf das umliegende Gewebe ausbreiten und Knochen- sowie Bindegewebsabbau verursachen kann. Im Endstadium kann dies zum Verlust von Zähnen führen und somit das Essen, Sprechen und die allgemeine Lebensqualität des Betroffenen beeinträchtigen.
Neben den gesundheitlichen Auswirkungen hat Parodontitis auch wirtschaftliche und soziale Konsequenzen. So führt die Erkrankung zu hohen Kosten im Gesundheitssystem durch langwierige Therapie und Nachsorge. Auch kann es bei einem fortgeschrittenen Stadium der Erkrankung zu Arbeitsunfähigkeit und Einschränkungen im Berufsleben kommen.
Es ist daher immens wichtig, Parodontitis als Volkskrankheit ernst zu nehmen und regelmäßig Vorsorgeuntersuchungen beim Zahnarzt wahrzunehmen. Durch eine frühzeitige Diagnose und konsequente Behandlung können langfristige Schäden vermieden werden. Zudem ist eine gute Mundhygiene und regelmäßige professionelle Zahnreinigung essentiell, um das Risiko für Parodontitis zu reduzieren.
Ursachen und Pathogenese von Parodontitis

Parodontitis ist eine Erkrankung, die durch eine Entzündungsreaktion im Zahnhalteapparat entsteht. Die Ursachen für diese Entzündung sind vielfältig und werden in diesem Abschnitt genauer betrachtet.
Bakterielle Plaque als Auslöser
Die Hauptursache für die Entstehung von Parodontitis ist die Ansammlung von bakterieller Plaque auf den Zähnen. Diese Plaque bildet sich aus Speiseresten und Bakterien, die in der Mundhöhle vorkommen. Wenn die Plaque nicht regelmäßig entfernt wird, können sich die Bakterien in das umliegende Gewebe ausbreiten und eine Entzündung auslösen.
Faktoren, die das Risiko für Parodontitis erhöhen
Es gibt bestimmte Faktoren, die das Risiko für Parodontitis erhöhen können. Einer dieser Faktoren ist das Rauchen, da dies die Durchblutung des Zahnfleisches beeinträchtigt und das Immunsystem schwächt. Auch Menschen mit Diabetes haben ein höheres Risiko für Parodontitis, da ihr Immunsystem geschwächt ist. Weitere Risikofaktoren sind eine genetische Veranlagung und hormonelle Veränderungen wie Schwangerschaft oder Wechseljahre.
Immunologische Prozesse im Zusammenhang mit der Entstehung von Parodontitis
Bei Parodontitis spielen immunologische Prozesse eine entscheidende Rolle. Nachdem die Bakterien in das Zahnfleisch eingedrungen sind, lösen sie eine Entzündungsreaktion aus. Das Immunsystem reagiert auf diese Entzündung und mobilisiert Immunzellen, die die Bakterien bekämpfen sollen. Durch diesen Prozess können jedoch auch körpereigene Gewebe angegriffen werden, was letztendlich zum Abbau von Knochen und Bindegewebe führt.
Symptome und Diagnostik von Parodontitis
Parodontitis kann unterschiedliche Symptome hervorrufen, die je nach Schweregrad der Erkrankung variieren können. In diesem Abschnitt werden wir uns mit den klinischen Zeichen einer Parodontitis sowie den Diagnosemethoden auseinandersetzen.

Frühstadium vs. fortgeschrittene Parodontitis
Eine Parodontitis kann in unterschiedlichen Stadien auftreten. Im Frühstadium ist die Entzündung meist noch oberflächlich und betrifft nur das Zahnfleisch. In diesem Stadium sind die Symptome oft nicht sehr ausgeprägt und können leicht übersehen werden. Im fortgeschrittenen Stadium hat sich die Entzündung bereits auf den Zahnhalteapparat ausgeweitet und es kommt zum Abbau von Knochen und Bindegewebe. In diesem Stadium können die Symptome wie Zahnlockerung und Zahnausfall deutlicher ausgeprägt sein.
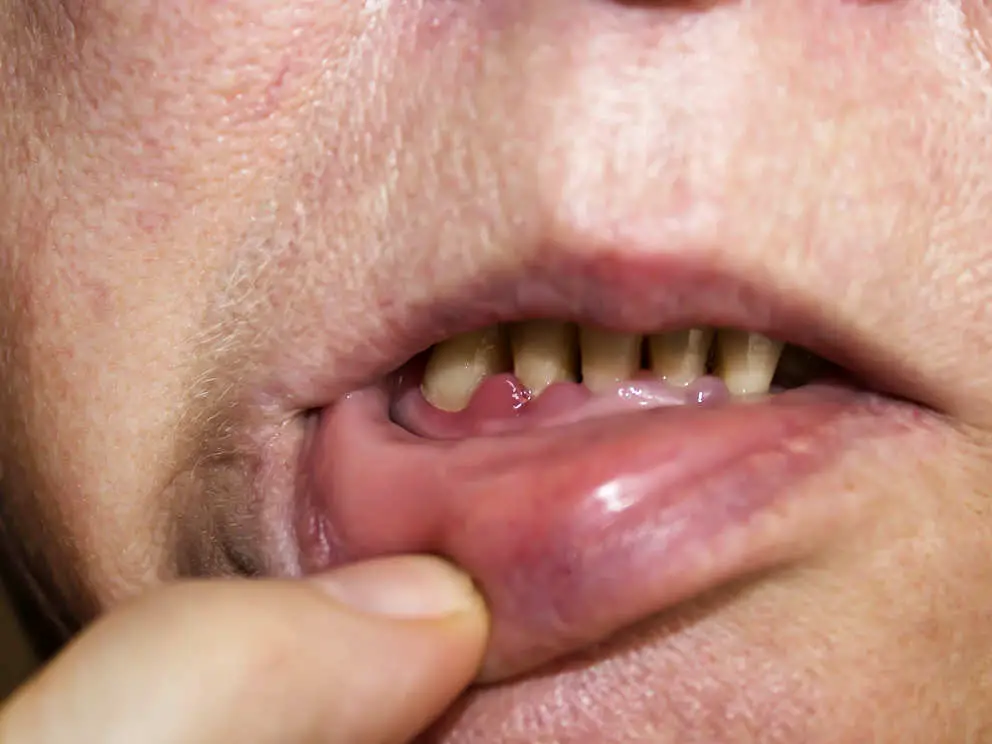
Klinische Zeichen einer Parodontitis
Die klinischen Symptome einer Parodontitis können sehr unterschiedlich sein und hängen vom Stadium der Erkrankung ab. Zu den häufigsten Zeichen einer Parodontitis gehören Zahnfleischbluten, Rötung und Schwellung des Zahnfleisches, Mundgeruch sowie eine verstärkte Empfindlichkeit der Zähne. Im fortgeschrittenen Stadium können auch Zahnlockerungen und Zahnausfälle auftreten.
Untersuchungsmethoden zur Diagnostik von Parodontitis
Um eine Parodontitis zu diagnostizieren, sind verschiedene Untersuchungsmethoden erforderlich. Eine einfache Möglichkeit ist die Sondierung des Zahnfleisches, bei der der Zahnarzt mit einer speziellen Sonde den Zustand des Zahnhalteapparats untersucht. Auch Röntgenaufnahmen können Aufschluss über den Zustand des Knochens geben und somit wichtige Informationen zur Diagnose liefern. In manchen Fällen kann auch eine mikrobiologische Untersuchung durchgeführt werden, um die Art der Bakterien zu bestimmen, die für die Entzündung verantwortlich sind.
Therapie von Parodontitis

Die Therapie von Parodontitis ist ein wichtiger Teil der Zahnmedizin. Wenn die Erkrankung nicht behandelt wird, kann sie zu schwerwiegenden Folgen führen, wie z.B. dem Verlust von Zähnen. Glücklicherweise gibt es heute verschiedene Behandlungsmöglichkeiten, die helfen können, die Parodontitis zu bekämpfen und das Fortschreiten der Erkrankung zu verlangsamen oder sogar zu stoppen.
Nicht-chirurgische Therapiemaßnahmen
Eine der ersten Maßnahmen, die bei der Behandlung von Parodontitis ergriffen werden, sind nicht-chirurgische Therapiemaßnahmen wie professionelle Zahnreinigung, Scaling und Wurzelplanung. Bei der professionellen Zahnreinigung werden Zähne und Zahnfleisch gründlich gereinigt, um Bakterien und Plaque zu entfernen. Beim Scaling werden harte Ablagerungen auf den Zähnen entfernt, während bei der Wurzelplanung die Wurzeloberflächen geglättet werden, um Bakterienansammlungen zu verhindern.
Chirurgische Therapiemaßnahmen
Wenn die nicht-chirurgischen Maßnahmen nicht ausreichen, können chirurgische Therapiemaßnahmen notwendig sein. Hier gibt es verschiedene Möglichkeiten wie z.B. die Taschenreduktion oder den Knochenaufbau. Bei der Taschenreduktion wird das Zahnfleisch wieder auf das normale Niveau gesetzt, um die Taschen zwischen Zahnfleisch und Zahn zu reduzieren. Bei einem Knochenaufbau wird der Knochen um den Zahn herum wieder aufgebaut, um die Zähne zu stabilisieren.
Nachsorge und Rezidivprophylaxe
Nach der Therapie ist es wichtig, dass der Patient regelmäßige Kontrolluntersuchungen durchführt, um sicherzustellen, dass die Parodontitis nicht erneut auftritt. Auch eine gute Mundhygiene zuhause ist unerlässlich, um das Risiko eines Rückfalls zu minimieren.
Prävention von Parodontitis
Parodontitis ist eine häufige Erkrankung des Zahnhalteapparates und kann unbehandelt zu schwerwiegenden Komplikationen wie Zahnverlust führen. Eine gute Mundhygiene und regelmäßige Vorsorgeuntersuchungen beim Zahnarzt können dazu beitragen, Parodontitis zu vermeiden.
- Eine gute Mundhygiene ist der wichtigste Faktor bei der Vorbeugung von Parodontitis. Regelmäßiges und gründliches Zähneputzen mit fluoridhaltiger Zahnpasta sowie die Verwendung von Zahnseide oder Interdentalbürsten zur Reinigung der Zahnzwischenräume sind unerlässlich. Auch die Verwendung von antibakteriellen Mundspülungen kann dazu beitragen, das Wachstum von Bakterien zu reduzieren.
- Eine ausgewogene Ernährung kann ebenfalls dazu beitragen, Parodontitis zu vermeiden. Eine hohe Aufnahme von Zucker und Kohlenhydraten erhöht das Risiko von Plaquebildung und Karies, was wiederum Parodontitis begünstigen kann. Eine Ernährung, die reich an Vitaminen und Mineralstoffen ist, insbesondere Vitamin C, kann dazu beitragen, das Immunsystem zu stärken und Entzündungen im Körper zu reduzieren.
- Regelmäßige Vorsorgeuntersuchungen beim Zahnarzt sind ebenfalls ein wichtiger Faktor bei der Vorbeugung von Parodontitis. Der Zahnarzt kann frühzeitig Anzeichen von Parodontitis erkennen und entsprechende Maßnahmen ergreifen, bevor die Erkrankung fortschreitet. Eine professionelle Zahnreinigung kann ebenfalls dazu beitragen, Plaque und Bakterien zu entfernen und das Risiko von Parodontitis zu reduzieren.
- Rauchen ist ein Risikofaktor für Parodontitis. Raucher haben ein höheres Risiko für Zahnfleischerkrankungen.